- Категория: Разное полезное
- Автор: express
- Подробнее
| Пн | Вт | Ср | Чт | Пт | Сб | Вс |
|---|---|---|---|---|---|---|
- Категория: Разное полезное
- Автор: express
- Подробнее
Головная боль и боли в области лица
Головная боль, часто хроническая или рецидивирующая, — обычная жалоба, имеющая у большинства больных сосудистое происхождение (мигрень) или зависящая от напряжения (мышечный спазм). Повторные боли бывают односторонними или охватывают всю голову. Проявления мигрени, как правило, стереотипны у конкретного больного (классическая, обычная или кластерная). Классификация причин головной боли представлена в табл.
|
- Категория: Все о болезнях » Справочник Харрисона
- Автор: Admin
- Подробнее
Авитаминоз«У меня авитаминоз», — порой заявляем мы, когда, например, на губе появились трещины. Подобные заявления свидетельствуют о нашей медицинской неграмотности. Ведь авитаминоз означает практически полное отсутствие витаминов в организме, встречается он сейчас крайне редко и в основном среди народов Севера. А трещины на губе зачастую обусловлены гиповитаминозом — недостатком одного или нескольких витаминов, которым страдают, поданным медиков, около 85% наших соотечественников. Причины нехватки витаминов и минеральных веществ — в несбалансированном питании, употреблении некачественных, консервированных продуктов, неблагополучной экологической обстановке.
|
- Категория: Заблуждения
- Автор: Admin
- Подробнее
Активные занятия спортомКазалось бы, польза для здоровья от активных занятий спортом несомненна. Однако американские ученые предупреждают, что, перед тем как приступать к занятиям, представителям сильной половины человечества следует хорошенько подумать. В результате исследований удалось установить, что регулярные физические упражнения на выносливость могут способствовать сокращению содержания в организме мужского полового гормона тестостерона. По данным американских ученых, уровень этого гормона у интенсивно тренирующихся мужчин составляет лишь около 60—85% от уровня тестостерона у тех, кто предпочитает умеренные нагрузки. Как свидетельствуют результаты ряда исследований, активные занятия спортом могут негативно отразиться на плодовитости мужчины вследствие сокращения производства сперматозоидов. Также отмечено, что недостаток содержания тестостерона в организме ведет к снижению полового влечения. Впрочем, другими учеными — немецкими — была выявлена и положительная сторона дефицита этого гормона. Оказывается, низкий уровень тестостерона способствует производству липопротеинов высокой плотности — так называемого «хорошего» холестерина, который защищает коронарные артерии от жировых отложений, вызывающих закупорку сосудов и, в конечном итоге, сердечные приступы. В настоящее время еще мало изучено, к чему еще (кроме снижения полового влечения) приводит понижение содержания тестостерона в мужском организме в результате активных занятий физическими упражнениями. Как показали исследования, например, у бегунов сохраняется низкий уровень этого гормона даже во время отдыха. Вполне возможно, что это признак «перетренированности». Пока еще нет точных данных о том, сколько времени требуется для того, чтобы началось снижение уровня тестостерона в организме. Некоторые ученые предполагают, что для начала этого процесса может быть достаточно от месяца до полугода интенсивных занятий спортом. А потому мужчинам желательно задуматься, продолжать ли активные занятия спортом или же быть немного умереннее. |
- Категория: Заблуждения
- Автор: Admin
- Подробнее
Акулий хрящ для лечения ракаКак свидетельствует реклама, это далеко не дешевое средство способно излечить даже самые тяжелые случаи рака. В нашей стране испытаний акульего хряща не проводили, как-то, видно, не до этого. Но зато подобные испытания провели в 1998 году в США. В ноябрьском номере «Журнала клинической онкологии» американские ученые опубликовали неутешительные для производителей хряща результаты испытаний. По подсчетам американских медиков, акулий хрящ использовали для лечения уже 50 тысяч американцев, больных раком. Этот тревожный факт и побудил ученых провести испытания по стандартам, разработанным для лекарств, а не для биодобавок. Эксперимент проводился на 60 добровольцах с четко установленным диагнозом — рак в поздней стадии. Каждый из участников эксперимента пошел на него сознательно — классическое лечение уже не могло принести никакого положительного результата. Больных, принимавших акулий хрящ, наблюдали три месяца, и не было случая, чтобы у кого-нибудь опухоль прошла или хотя бы уменьшилась. Несколько человек умерли во время исследования. У десяти больных весь этот период состояние оставалось стабильным без ухудшения, но нельзя сказать, что этому способствовал акулий хрящ. Ведь статистика показывает, что у подобных больных такое состояние наблюдается нередко и без всякого лечения. |
- Категория: Заблуждения
- Автор: Admin
- Подробнее
Алкоголь и потенцияЗаблуждаются те, кто думает, что алкоголь повышает потенцию. Это может происходить лишь в начальный период потребления алкоголя. Но, во-первых, признаки увеличения потенции кратковременны, а во-вторых, в дальнейшем они неизбежно сменяются снижением сексуального влечения, ослаблением эрекции и серьезными сексуальными расстройствами.
Мнение о том, что алкоголь способствует увеличению сексуальных сил не совсем верно. Все дело в том, в каком количестве употребляются спиртные напитки и в их качестве. Например, небольшие порции выдержанного красного вина действительно могут быть полезными для мужчин. С другой стороны, частое и в больших количествах употребление спиртных напитков, даже самых качественных, отрицательно сказывается на потенции, особенно мужчин в возрасте после 30 лет. |
- Категория: Заблуждения
- Автор: Admin
- Подробнее
Алкоголь и цирроз печениИздавна принято связывать такое страшное заболевание, как цирроз печени, с употреблением алкоголя. Это утверждали медики, а вслед за ними и все остальные. И что интересно, мало кого смущали факты, опровергавшие столь пагубное влияние алкоголя на печень человека. Например, непонятно было, почему при опытах на животных чистым алкоголем вызвать цирроз печени было практически невозможно. Или то, что циррозом печени особенно часто (по сравнению с другими категориями населения) страдают грудные дети. Любопытны были и результаты всеобъемлющего исследования, проведенного в Китае в 1990 году под руководством известного ученого Чен Юнши. У жителей Поднебесной не было обнаружено даже намека на разрушительное для печени воздействие алкоголя. «Подлили в огонь масла» и патологоанатомы ряда европейских стран, сообщившие, что посмертный диагноз «цирроз печени» стал редкостью для людей, страдавших хроническим алкоголизмом. Если причина развития цирроза печени не алкоголь, то что же? Ученые выявили общую закономерность при циррозе: как у алкоголиков, так и у трезвенников в печени обнаруживается чрезмерно высокое содержание меди. Юрий Скороходов, автор статьи «Огонь, вода и медные трубы...» («АиФ Здоровье»), пишет: «Необходимо отметить, что сам по себе этот металл не является каким-то исчадием ада. Более того, в умеренных дозах он жизненно важен для организма. И для здорового взрослого человека даже повышенное поступление меди в организм обычно не имеет негативных последствий, так как ее усвояемость ограничена. |
- Категория: Заблуждения
- Автор: Admin
- Подробнее
|
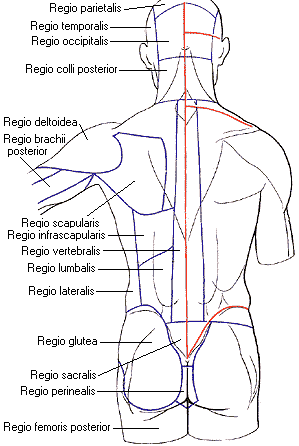
Различают следующие области спины, regiones dorsi: задняя область шеи, regio colli posterior, непарная, занимает задние, затылочные отделы шеи; позвоночная область, regio vertebralis, непарная, соответствует контурам позвоночного столба; лопаточная область, regio scapularis, соответствует контурам лопатки; подлопаточная область, regio infrascapularis, правая и левая, располагается ниже лопатки; поясничная область, regio lumbalis, правая и левая, ограничивается сверху XII ребром, снизу - гребнем подвздошной кости; крестцовая область, regio sacralis, непарная, соответствует контурам крестца. |
АбортЧто бы там ни говорили врачи, оправдывающие аборты, или же воинствующие феминистки, протестующие против запрета абортов (который, разумеется, ничего не решает, поскольку способствует увеличению криминальных абортов), но аборт — это убийство. Чтобы понять это, вполне достаточно посмотреть фильм американца Бернарда Натансона «Безмолвный крик». В нем показано, как женщине делают аборт, а в это же время при помощи УЗИ наблюдают за плодом. Оказывается, он предчувствует смерть, начинает тревожно двигаться, частота биения сердца у него возрастает в два раза, и с приближением медицинского инструмента он раскрывает рот в безмолвном крике... Примечательно, что после просмотра фильма многие врачи отказались делать аборты. Еще страшнее аборт на позднем сроке. Это лишение жизни уже жизнеспособного младенца. В тело женщины вводят специальный раствор, и ребенок сгорает заживо в страшных муках, как от напалма. Согласно некоторым восточным учениям, душа человека вселяется в будущую маму в момент зачатия. Можно, конечно, сомневаться в истинности этих учений,ссылаясь на то, что в них больше предрассудков, нежели научных данных. Однако, что касается момента зарождения новой жизни, то современные ученые подтверждают правоту древних, а следовательно, каждая женщина, в силу разных причин решившаяся на аборт, берет на себя грех убийства (который вместе с ней, конечно, разделяет и мужчина, вынудивший ее к этому или же одобривший аборт). Не доводить дело до аборта в настоящее время, учитывая обилие контрацептивов, не так уж и сложно. Нужно всего лишь ответственней подходить к своей жизни. А если уж забеременели, то выход один — рожать. |
- Категория: Заблуждения
- Автор: Admin
- Подробнее