Отравления и их лечение
В США фиксируется 5 млн. обращений в год с просьбой о консультации или лечении по поводу отравлений химическими веществами. Попытки самоубийств таким способом относятся к самым тяжким и фатальным случаям. Около 5 % больных, поступивших в ПИТ, и 30 % направляемых в психиатрические стационары являются жертвами отравлений. Мысль о возможности отравления должна возникнуть в отношении каждого больного, поступающего в коме, с судорогами, острой почечной, печеночной недостаточностью или с депрессией костномозгового кроветворения.
Диагностика
Правильный диагноз можно поставить, изучив данные анамнеза, результаты лабораторных исследований и осмотрев больного (табл. 33-1). При первичном осмотре следует оценить состояние основных систем жизнедеятельности (в том числе сердечно-легочной и нервной), чтобы решить вопрос о необходимости немедленной поддерживающей терапии.
Таблица 33-1 Первичная оценка больного с подозрением на отравление
|
Тип яда
|
Зрачки
|
Кожа
|
Другие признаки и симптомы
|
|
Стимуляторы: амфетамин, фенциклидин, кокаин
|
Мидриаз
|
Теплая, влажная
|
Возбуждение, головная боль, психоз, судороги, повышение АД, тахиаритмия
|
|
Антихолинергические: антигистаминные, трициклические антидепрессанты, разные растения
|
Мидриаз
|
Сухая, горячая
|
Галлюцинации, делирий, кома, тахикардия, повышение АД, уменьшение перистальтики, задержка мочи
|
|
Холинергические средства Фосфорорганические инсектициды
|
Миоз
|
Повышенное потоотделение
|
Тревога, возбуждение, судороги, кома, паралич, брадикардия (мускариноподобный эффект), тахикардия (никотиноподобный эффект), избыточная саливация, усиленная перистальтика кишечника, мышечные подергивания
|
|
Наркотики
|
Миоз
|
Холодная, влажная, липкая
|
Депрессия дыхания, сонливость, ступор, кома, вялая мускулатура, брадикардия, снижение АД
|
Необходимо использовать все доступные средства для определения природы яда. Чтобы установить ингредиенты и потенциальные эффекты яда, следует получить информацию из Physical Desk Reference (лекарственный настольный справочник врача) в региональном центре по лечению отравлений или в аптеке.
Лечение
Задачи лечения: симптоматическое поддерживающее лечение, предупреждение дальнейшего всасывания яда, ускорение его выведения из организма, применение специфических антидотов, профилактика повторного отравления. Основные его принципы изложены в табл. 33-2. Лечение следует начать еще до поступления всех данных обследования больного и токсикологической информации. Для проведения симптоматической терапии надо обеспечить доступ к вене, снабжение кислородом, мониторирование деятельности сердца и длительное наблюдение. Всем больным с расстройством психического статуса вводят 100 мг тиамина (внутримышечно или внутривенно), 1 ампулу 50 % раствора глюкозы, 4 мг налоксона вместе со специфическим антидотом. Интубация трахеи требуется всем больным с нарушением сознания и возможным повреждением дыхательных путей. Активированный уголь можно дать внутрь или через толстый желудочный зонд, введенный через рот или нос. Через этот же зонд промывают желудок. Последовательность действий персонала зависит от тяжести отравления. Больные, совершившие суицидные действия, нуждаются в постоянном наблюдении квалифицированного персонала.
Поддерживающая терапия
Обеспечить проходимость дыхательных путей. Рвота — еще не показатель необходимости интубации трахеи. Потребность в дополнительном введении кислорода и вспомогательной вентиляции определяется результатами исследования КОС. Медикаментозный отек легких обычно вторичен по отношению к гипоксии, он может затруднить сердечную деятельность. Для уточнения этиологии полезно определить давление в a. pulmonalis.
Электролитный баланс следует нормализовать максимально быстро.
Суправентрикулярная тахикардия с гипертензией и возбуждением ЦНС почти всегда вызвана симпатической, антихолинергической или галлюциногенной стимуляцией, или прекращением приема лекарств. Лечение необходимо при неустойчивой гемодинамике, болях в груди или признаках ишемии миокарда на ЭКГ. При выраженной активации симпатической НС показано назначение комбинации а- и р-блокаторов и вазодилататоров. Больным с выраженной антихолинергической активностью назначают физостигмин. Суправентрикулярная тахикардия с гипертензией обычно хорошо поддается внутривенной инфузионной терапии.
Желудочковая тахикардия может быть вызвана симпатической стимуляцией, нестабильностью миокарда или метаболическими расстройствами. Обычно эффективны лидокаин и фенитоин. Нельзя применять препараты, удлиняющие интервал
Таблица 33-2 Основы терапии отравлений
Поддерживающая (симптоматическая) терапия
А. Обеспечение проходимости верхних дыхательных путей
Б. Оксигенация или вентиляция
В. Лечение аритмий
Г. Терапия гемодинамических расстройств
Д. Лечение судорог
Е. Коррекция нарушений терморегуляции
Ж. Лечение метаболических расстройств
3. Профилактика вторичных осложнений
Предупреждение дальнейшего всасывания яда
А. Очищение пищеварительного тракта
1. Рвотное — сироп ипекакуаны
2. Промывание желудка
3. Активированный уголь
4. Промывание кишечника
5. Слабительные
6. Разбавление яда
7. Эндоскопическое или хирургическое удаление яда
В. Очищение других органов и тканей
1. Очищение глаз
2. Очищение кожи
3. Обеззараживание полостей тела
Ускорение элиминации яда из организма
А. Повторный прием активированного угля
Б. Форсированный диурез
В. Изменение рН мочи
Г. Введение хелатов (см. табл. 33-3)
Д. Экстракорпоральное очищение
1. Перитонеальный диализ
2. Гемодиализ
3. Гемоперфузия
4. Гемофильтрация
5. Плазмаферез
6. Обменные гемотрансфузии
Е. Гипербарическая оксигенация
Назначение антидотов
А. Нейтрализация антителами к яду
Б. Нейтрализация за счет химического связывания
В. Метаболический антагонизм
Г. Физиологический антагонизм
Профилактика повторного отравления
А. Обучение взрослых
Б. Защитные действия по отношению к детям
В. Информация о центрах по отравлениям
Г. Психиатрическая диспансеризация
QT (хинидин, новокаинамид), если желудочковая тахикардия вызвана передозировкой трициклических антидепрессантов. Больным с трепетанием или мерцанием желудочков следует назначить изопротеренол и магния сульфат или подключить временный водитель ритма, чтобы навязать сердцу необходимый ритм. Лечение аритмий неэффективно, пока лежащие в их основе расстройства электролитного обмена, КОС, гипоксия и гипотермия не будут устранены. При устойчивой гемодинамике наблюдение за больным проводят без назначения медикаментов.
Судороги устраняют с помощью агонистов у-аминомасляной кислоты, таких, как бензодиазепины или барбитураты. Барбитураты не следует назначать до интубации трахеи. Судороги, вызванные передозировкой изониазида, устраняются лишь большими дозами пиридоксина, вводимого внутривенно. Судороги, спровоцированные (3-блокаторами или трициклическими антидепрессантами, устраняются фенитои-ном или бензодиазепинами.
Предупреждение всасывания
Сироп ипекакуаны назначают внутрь в дозе 30 мл взрослым, 15 мл детям и 10 мл — детям грудного возраста. Рвота возникает примерно через 20 мин. Ипекакуана противопоказана больным, которым проведены мероприятия по обеспечению проходимости дыхательных путей (воздуховод, зажим на языке), с депрессией ЦНС, недавней операцией на ЖКТ, с судорогами, повреждением пищевода кислотами и щелочами, отравлением углеводородами и ядами, быстро поражающими ЦНС (камфора, цианиды, трициклические антидепрессанты, пропоксифен, стрихнин).
Промывание желудка проводят с помощью зонда (28 размера у детей и 40 размера у взрослых), введенного через рот. Изотонический раствор натрия хлорида или другую промывную жидкость применяют для детей и взрослых (изотонический раствор натрия хлорида — для грудных детей). Больного укладывают в положение Тренделенбурга (+ левая латеральная позиция), чтобы снизить вероятность аспирации (отмечается у 10% больных). Промывание противопоказано у больных с отравлением агрессивными жидкостями, углеводородами из-за риска провокации пневмонии (углеводороды) и перфорации пищевода (щелочи и кислоты).
Активированный уголь дают внутрь или через зонд в дозе 1-2 г/кг массы тела, используя 8 мл растворителя на 1 г угля. Используют и готовые смеси сорбентов. Сорбенты можно сочетать со слабительным (сорбитол), чтобы ускорить элиминацию яда. У больных, лечение которых длится в пределах 1 ч, промывание желудка с последующим назначением угля более эффективно, чем только прием угля. Активированный уголь тормозит абсорбцию других агентов, введенных внутрь, и противопоказан больным с отравлением агрессивными жидкостями.
Промывание кишечника может быть эффективно при инородном теле, пакете с наркотиками, медленно всасывающемся лекарстве. Golytely (в 4 л препарата содержится 236 г полиэтиленгликоля, 22,75 г натрия сульфата; 6,7 г натрия гидрокарбоната; 5,9 г натрия хлорида; 2,97 г калия хлорида) дают внутрь или через зонд со скоростью 0,5 л/ч. Слабительные соли (магния цитрат) и сахара (сорбитол, маннитол) усиливают элиминацию per rectum.
Разбавление агрессивных жидкостей происходит при приеме внутрь воды в количестве 5 мл/кг.
Эндоскопия или хирургическое вмешательство требуются при инородных телах большого размера, отравлении тяжелыми металлами или когда нарушается целостность проглоченных пластиковых пакетов с наркотиками.
Обеззараживание кожи и глаз проводят путем их обильного промывания водой или солевым раствором.
Ускорение выведения из организма
Активированный уголь повторно в дозе 1 г/кг внутрь каждые 2-4 ч — хорошее средство при ядах с энтеральной циркуляцией (карбамазепин, диазепам, дигоксин, глютетимид, мепробамат, метотрексат, фенобарбитал, фенитоин, салицилаты, тео-филлин, вальпроевая кислота).
Форсированный диурез с подщелачиванием мочи усиливает элиминацию таких веществ, как гербициды, хлорпропамид, фенобарбитал, салицилаты. Натрия гидрокарбонат в количестве 1-2 ампулы на 1 л 0,45 % раствора NaCl вводят со скоростью, достаточной для поддержания в моче рН > 7,5 при диурезе 3-6 млДкг х ч). Диурез с подкислением мочи не рекомендуется. Солевой диурез может увеличить элиминацию бромидов, лития, изониазида; он противопоказан при ЗСН, почечной недостаточности и отеке головного мозга.
Перитонеалъный диализ или гемодиализ проводят при тяжелом отравлении бромидами, хлоралгидратом, этанолом, этиленгликолем, изопропиловым спиртом, литием, тяжелыми металлами, метанолом, салицилатами.
Гемосорбция может быть показана при отравлении следующими препаратами: хлорамфеникол, дисопирамид, снотворные и седативные средства. Обменная гемо-трансфузия извлекает яды, фиксирующиеся на эритроцитах.
Специфические яды
Ацетаминофен (парацетамол)
В дозе > 140 мг/кг происходит связывание препарата с сульфатами и глюкуро-новой кислотой, что ведет к увеличению фракции ацетаминофена, метаболизиру-ющегося в меркаптуриновую кислоту. Неспецифические проявления (не связанные с токсическим поражением печени) включают: тошноту, рвоту, потоотделение и бледность спустя 2-4 ч после отравления. Лабораторные признаки интоксикации печени: подъем АлАТ, АсАТ, в тяжелых случаях — увеличение ПВ и билирубина, и выраженная гипераммониемия. Кривую концентрации ацетаминофена в сыворотке спустя 4-24 ч после приема внутрь сравнивают с номограммой Rumack—Mattew для определения риска токсического поражения печени (рис. 33-1). Первоначальное лечение включает промывание желудка и активированный уголь, затем назначают N-ацетилцистеин, нагрузочная доза 140 мг/кг внутрь, затем 70 мг/кг каждые 4 ч 4 сут. Лечение начинают немедленно, его можно прекратить после снижения концентрации яда в сыворотке ниже токсического.
Таблица 33-3 Отравление тяжелыми металлами
|
Источники
|
Клиническая картина
|
Лабораторные данные
|
Терапия
|
|
Инсектициды; яды против грызунов; фунгициды; средства для предохранения дерева от гниения; средства для гальванизации, используемые при плавке металлов
|
Мышьяковистый водород: тяжелый гемолиз, желтуха, гемоглобинурия, почечная недостаточность, тошнота, рвота, диарея Мышьяк: летальные дозы 130-300 мг, жжение в горле, дисфагия, тошнота, рвота, диарея, запах чеснока изо рта, цианоз, одышка, снижение АД, делирий, кома, судороги, гемолиз Хроническое отравление: эритродермия, гиперкератоз, линии Олдрича— Миса на ногтях, ларингит, трахеит, бронхит, полиневрит, дерматоз Боуэна, рак легкого, базальноклеточный рак кожи
|
Зоны накопления (в брюшной полости) на рентгенограммах; патологические функциональные пробы печени, анемия, лейкоцитоз, лейкопения, гемоглобинемия, протеинурия, гематурия, гемоглобинурия, клеточные мочевые цилиндры
|
Острое отравление: если больной в сознании, дать ипекакуану; если загружен - промыть желудок; не давать активированный уголь и слабительное. Димеркапрол (унитиол) 2-3 мг/кг внутримышечно через 6 ч, затем через 12 ч в течение 1 0 дней, пока уровень в моче не будет < 67 нмоль/100 мл (<5 мкг/100 мл); при более тяжелом отравлении унитиол 3-5 мг/кг; пеницилламин (100 мг/кг) до 1 г/сут, раздельно в 4 приема в сутки в течение 5 дней. При почечной недостаточности — гемодиализ. При отравлении мышьяковистым водородом лучше применить гемодиализ или обменную гемотрансфузию
|
Таблица 33-3 Отравление тяжелыми металлами (продолжение)
|
Источники
|
Клиническая картина
|
Лабораторные данные
|
Терапия
|
|
КАДМИЙ
|
|
Профессиональное воздействие (керамическая промышленность, изготовление аккумуляторов, работа в шахтах, плавка металлов)
|
Внутрь: рвота, боли в животе, диарея, шок Ингаляция: одышка, слабость, боль в груди, поверхностное дыхание, кашель, отек легких (некардиогенный), ДН Хроническое отравление: эмфизема, поражение почечных канальцев с протеинурией, периодически -внезапные боли в различных частях тела, почечный канальцевый ацидоз, остеомаляция
|
Определение содержания в плазме крови бесполезно; экскреция с мочой > 0,1 мкмоль (> 10 мкг)/л связана с поражением почек
|
Острое отравление: ЭДТА 1 г/м2 поверхности тела в течение нескольких дней. При ингаляции: глюкокортикоиды и диуретики Хроническое отравление: большие дозы витамина D
|
Таблица 33-3 Отравление тяжелыми металлами (продолжение)
|
Источники
|
Клиническая картина
|
Лабораторные данные
|
Терапия
|
|
СВИНЕЦ
|
|
Пика (краски, земля), домашняя пыль, питьевая вода, промышленное производство
|
Дети: острое отравление — боль в животе, раздражительность, сонливость, анорексия, бледность, (анемия), атаксия, невнятная речь, судороги, кома, смерть (связать с данными анамнеза об извращении вкуса, недоедании) Субклиническое отравление — психическая отсталость, ослабление способности к обучению и речи, нарушения поведения Взрослые: боли в животе, анемия, поражение почек, головная боль, периферическая невропатия, атаксия, ослабление памяти, энцефалопатия, вялый парез кистей и стоп
|
Уровень в сыворотке > 1,2 мкмоль/л, свободный протопорфирин > 0,6 мкмоль/л, гемолиз (острый), микроцитарная анемия (хроническая), пиурия, синдром Фанкони, азотемия, свинцовые линии на рентгенограмме у детей. Тест мобилизации свинца: вводится ЭДТА; считается (+), если на 1 мг введенного хелатного агента обнаруживается в моче 5 нмоль свинца
|
ЭДТА, димеркапрол, пеницилламин. При острой энцефалопатии — димеркапрол и ЭДТА, пока уровень в крови не будет < 2 мкмоль/л. Жидкостная нагрузка даже при отеке мозга; ЭДТА 0,5-1 г/(м2 х сут) до 1,5 г/м2 димеркапрол 12-24 мг/(кг х сут) в течение 5 дней. Промежуток между курсами терапии 48- 72 ч. Пеницилламин: 20-40 мг/(кг х сут) до 1 г/сут в течение 3-6 мес
|
Таблица 33-3 Отравление тяжелыми металлами (продолжение)
|
Источники
|
Клиническая картина
|
Лабораторные данные
|
Терапия
|
|
РТУТЬ
|
|
Неорганическая (элементная ртуть или соли ртути) и органическая
|
Острое отравление парами: воспаление дыхательных путей, пневмонит Хроническое отравление парами: поражение ЦНС — повышенная утомляемость, анорексия, похудание, тремор рук при произвольном движении, ртутный эретизм, снижение памяти, бессонница, возбудимость, делирий) Хроническое отравление неорганическим соединением: то же, что выше + повышенная саливация, потеря зубов, гингивит, стоматит, дерматит, нефротический синдром. Розовая болезнь (акродиния): распространенная сыпь, раздражительность, фотофобия, гипертрихоз, профузное потоотделение с десквамацией кожи стоп и кистей. Острое отравление неорганическим соединением: тошнота, рвота, боль в животе, тенезмы, диарея с кровью, шок. смеоть
|
Лабораторные находки при отсутствии симптомов: уровень в крови > 180 нмоль/л (> 35 мкг/л); уровень в моче >0,7 мкмоль/л (> 150 мкг/л). Симптомы появляются при уровне в крови > 1 мкмоль/л и уровне в моче > 3 мкмоль/л
|
Политиоловые смолы связывают ртуть в ЖКТ. Терапия хелатами показана при повышении концентрации ртути в крови и моче. Острое отравление неорганическими соединениями: унитиол в дозе не более 24 мг/(кг х сут) внутримышечно дробно до 5 дней; пеницилламин в дозе 30 мг/(кг х сут) в 2-3 приема; перитонеальный диализ при почечной недостаточности; при хроническом отравлении неорганическими соединениями только пеницилламин
|
Таблица 33-3 Отравление тяжелыми металлами (продолжение)
|
Источники
|
Клиническая картина
|
Лабораторные данные
|
Терапия
|
|
ТАЛЛИЙ
|
|
Инсектициды; яды против грызунов; производство пиротехники и ювелирных изделий; для получения изображения перфузии сердца при радиологических исследованиях
|
Тяжелое отравление при однократной дозе > 1 г или 8 мг/кг; смерть при дозе 15 мг/кг. Через 3-4 ч: тошнота, рвота, боль в животе, диарея, кровавый стул. В течение 1-й нед: нарушение сознания, психоз, хореоатетоз, синдром органического поражения головного мозга, судороги, кома, двигательная и сенсорная невропатия, невриты, офтальмоплегия, птоз, страбизм, паралич черепных нервов. Через 2-4 нед: диффузная алопеция, но волосы остаются на теле, лобке, в латеральной трети бровей. Остаточные явления: потеря памяти, тремор, отвисание стоп, атаксия
|
Выявляется на рентгенограммах брюшной полости; при тяжелом отравлении per os в крови уровень 1,5-10 мкмоль/л (300-2000 мг/л); уровень в моче 0,5-1 мкмоль/л (100-200 мг/л)
|
Очищение ЖКТ — промывание желудка или ипекакуана в первые 4-6 ч после приема внутрь. Прусский голубой 250 мг/кг назначают внутрь однократно. Также эффективен активированный уголь. Показаны слабительные; форсированный диурез с фуросемидом; перитонеальный диализ, гемосорбция с активированным углем. Дитиокарб противопоказан
|
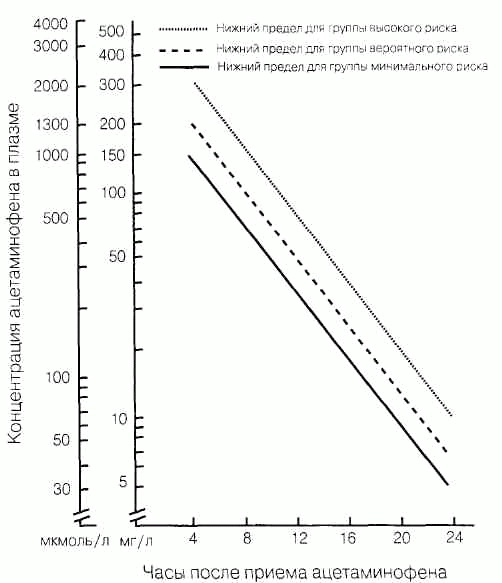
Рис. 33-1. Номограмма для определения риска поражения печени при отравлении ацетаминофеном в зависимости от его первоначальной концентрации в плазме (По Rumack В. Н., Mattew H. Pediatrics 55:871, 1975).
Кислоты и щелочи
Наиболее часто используемые кислоты: средства для чистки туалетов, пайки металлов, обработки заржавленной поверхности, а также жидкость автомобильных аккумуляторов. Наиболее распространенные щелочи: хлорная известь, жидкости для чистки канализации, водостоков и других поверхностей. Клинические признаки отравления включают: ожоги, боль, слюнотечение, рвоту с кровью или обрывками слизистой оболочки и изъязвление. Малая выраженность поражения полости рта не означает, что пищевод не вовлечен в процесс. Может произойти перфорация пищевода или желудка, а аспирация влечет за собой молниеносный трахеит.
Технически безопасно выполнение эзофагоскопии в течение 48 ч после травмы для оценки локализации и степени поражения стенок органа. Неотложное лечение заключается в разведении яда водой или солевым раствором. При ожоге щелочью (не кислотой!) не позднее 48 ч необходимо назначить глюкокортикоиды и продолжать их применение в течение 3 нед. При ожоге желудка применяют антациды.
Антиаритмические средства
Потенциально токсичен разовый прием свыше 2 суточных доз препарата, клиника появляется в течение 1 ч. Симптомы: тошнота, рвота, диарея, сонливость, нарушение сознания, атаксия, брадикардия, снижение АД и сердечно-сосудистый коллапс. При передозировке дизопирамида (класс I А) отмечаются антихолинергичес-кие эффекты. Хинидин и препараты класса IB (см. табл. 77-2) могут вызвать возбуждение, дисфорию и судороги. Для отравления веществами классов IA и 1C (см. табл. 77-2) характерны желудочковая тахикардия, фибрилляция желудочков (включая мерцание-трепетание) и удлинение интервала QT. Несостоятельность миокарда может проявиться отеком легких. Лечение заключается в связывании и удалении препарата из ЖКТ и назначении поддерживающей терапии. При аритмии назначают лидокаин, фенитоин и бретилиум. Натрия гидрокарбонат или натрия лактат эффективны при передозировке препаратов класса IA и 1C. Мерцание-трепетание подлежит лечению магния сульфатом (4 г или 40 мл 10% раствора внутривенно в течение 10-20 мин) или путем навязывания правильного ритма (назначением изопротеренола или применением водителя ритма).
МЫШЬЯК (см. табл. 33-3)
Барбитураты
Передозировка проявляется нарушением сознания, сонливостью, комой, снижением АД, отеком легких и может вести к смерти. Лечение заключается в связывании и удалении препарата из ЖКТ, в повторном назначении активированного угля, если применялись барбитураты длительного действия. Гемосорбция и гемодиализ могут быть применены при тяжелом отравлении барбитуратами как короткого, так и длительного действия.
Бензодиазепины
Основные клинические проявления: слабость, атаксия, кома, угнетение дыхания. Зрачки сужены и не реагируют на налоксон. Лечение заключается в связывании и удалении препарата из ЖКТ и поддержании основных жизненных функций.
В-Адреноблокаторы
Симптоматика обычно возникает спустя 30 мин после отравления. Симптомы: тошнота, рвота, диарея, брадикардия, снижение АД и снижение активности ЦНС. Препараты с ярко выраженной симпатомиметической активностью могут вызвать повышение АД и тахикардию. Также возникают бронхоспазм и отек легких. Кроме того, отмечаются гиперкалиемия, гипогликемия, метаболический ацидоз, все степени AV-блокады, блокады ножек пучка Гиса, удлинение комплекса QRS, желудочковая тахикардия и фибрилляция, мерцание-трепетание желудочков и асистолия. Лечение: удаление медикаментов из ЖКТ, поддерживающие мероприятия, внутривенно 10% раствор кальция хлорида или глюконата (0,2 мл/кг до 10 мл) и глюкагон (5-10 мг внутривенно, затем инфузия 1-5 мг/л). Может потребоваться водитель ритма или внутриаортальный насос-баллон. Бронхоспазм устраняют ингаляцией р-адреномиметиков.
КАДМИЙ (см. табл. 33-3)
Блокаторы кальциевых каналов
Симптомы интоксикации возникают через 30-60 мин после приема дозы, превышающей среднюю в 5-10 раз. Они включают нарушение сознания, сонливость, кому, судороги, снижение АД, брадикардию, цианоз, отек легких. На ЭКГ могут быть отмечены все степени AV-блокады, удлинение QRS и QT, ишемия, инфаркт миокарда или асистолия. Могут развиться метаболический ацидоз и гипергликемия. Лечение: удаление медикаментов из ЖКТ, поддерживающие мероприятия, введен |

