Острый инфаркт миокарда
Раннее распознавание и немедленное лечение острого инфаркта миокарда (ОИМ) весьма важно; диагноз базируется на анамнезе, ЭКГ и динамике уровня кар-диальных ферментов.
Симптомы
Боль в грудной клетке подобна боли при приступе стенокардии (см. гл. 2), но более интенсивна и повторяется (30 мин), не полностью облегчается при отдыхе или приеме нитроглицерина, часто сопровождается тошнотой, потливостью, чувством страха. В 25 % случаев ОИМ протекает бессимптомно.
Физикальное обследование
Бледность, профузный пот, тахикардия, IV тон сердца, может выявляться дис-кинетический сердечный толчок. При наличии ЗСН: хрипы, III тон сердца. Набухание яремных вен характерно для инфаркта правого желудочка. .,
ЭКГ
ИМ с наличием зубца Q: повышение ST, следующее за инверсией зубца Т, через несколько часов формируется зубец Q
ИМ без зубца Q: депрессия ST следует за персистирующими изменениями ST-Тбез развития зубца Q. Полезно сравнить с предшествующими электрокардиограммами.
Кардиальные ферменты
Играет роль время, прошедшее от начала ОИМ; активность креатинкиназы (КК) исследуют каждые 8 ч в течение первых суток: уровень КК повышается через 6-8 ч, достигает пика в 24 ч, нормализуется за 36-38 ч. МВ-изоферментная фракция КК более специфична для ИМ. Общая фракция КФК (не МВ-КК) возрастает в 2-3 раза после внутримышечных инъекций, интенсивной нагрузки или других травм скелетной мускулатуры. Острую реперфузионную терапию назначают при ранних пиках МВ-КК (около 8 ч), см. ниже. Пик активности лактатдегидрогеназы (ЛДГ) определяют через 3-4 дня, в течение 14 дней ее содержание остается увеличенным. Изо-фермент ЛДГ, более специфичен для ИМ, чем вся фракция ЛДГ.
Неинвазивная диагностическая техника
Необходима, когда диагноз ОИМ сомнителен. Сканирование с 201Т1 выявляет «холодное пятно» в течение нескольких часов после ОИМ; оно, однако, не отличимо от старого ИМ. «Теплое пятно» при сканировании с "Тс-пирофосфатом обычно сохраняется 2-5 дней после начала ОИМ и в эти сроки представляет диагностическую ценность. ЭхоКГ или радионуклидная вентрикулография позволяют охарактеризовать нарушения движения стенки желудочка после ОИМ. ЭхоКГ также применяют в диагностике инфаркта правого желудочка, аневризмы, дискинезии или тромба левого желудочка.

Рис. 81-1. Тромболшпическая терапия у больных ОИМ.
Начальное лечение
Цель: облегчить боль, свести к минимуму размеры зоны инфаркта и профилактика (лечение) аритмий и осложнений. Ранняя тромболитическая терапия с использованием стрептокиназы APSAC или тканевого плазминоген-активатора (tPA) ведет к уменьшению площади инфаркта, снижению летальности и ограничению дисфункции левого желудочка.
При наличии показаний (рис. 81-1) тромболитическую терапию начинают максимально рано в реанимационном блоке коронарного отделения.
Наиболее благоприятные результаты наблюдают у больных при начале лечения в первые 3 ч после симптомов ОИМ. Осложнения: кровотечения, реперфузионные аритмии и аллергические реакции на стрептокиназу. Применение антикоагулянтов (аспирин и гепарин) начинают при одновременном назначении тро^мболитическо-го препарата (см. рис. 81-1). Коронарную артериографию проводят больным с приступами стенокардии или при положительном результате пробы с физической нагрузкой перед выпиской из стационара. У больных с противопоказаниями к тром-болитической терапии проводят чрескожную катетерную ангиопластику для восстановления коронарного кровотока (см. рис. 81-1).
Дополнительное стандартное лечение (помимо тромболитического).
1. Госпитализация в коронарное отделение с последующим ЭКГ-мониториро-ванием.
2. Катетеризация вены для неотложного лечения аритмии.
3. Устранение боли: а) морфина сульфат 2-4 мг внутривенно каждые 5-10 мин до купирования боли или развития побочных эффектов [тошнота, рвота, угнетение дыхания (лечение налоксоном 0,4-1,2 мг внутривенно), гипотен-зия (при брадикардии — атропин 0,5 мг внутривенно или осторожное введение жидкости)]; б) нитроглицерин 0,3 мг под язык, если систолическое АД>100 мм рт. ст.; повышать дозу до 200 мкг/мин при мониторировании АД; в) р-адренергические антагонисты (см. ниже).
4. Кислород 2-4 л/мин с помощью назальной канюли (поддерживать насыщение О2>90 %).
5. Мягкие седативные средства (диазепам 5 мг внутрь 4 раза в день).
6. Щадящая диета и мягкие слабительные (например, докузат натрия 100-200 мгвдень).
7. р-Адренергические блокаторы (см. гл. 76) уменьшают потребность миокарда в кислороде, ограничивают объем инфаркта и снижают летальность. Особенно показаны больным с АГ, тахикардией или персистирующей ишемической болью; противопоказания: ЗСН, систолическое АД<95 мм рт. ст., ЧССХ50 уд./мин, AV-юкада, бронхоспазм в анамнезе. За парентеральным назначением препаратов (ме-топролол 5 мг внутривенно каждые 5-10 мин, до общей дозы 15 мг), следует прием внутрь (метопролол 25-100 мг 2 раза в день).
8. Антикоагулянты и (или) антитромбоцитарные средства. После проведения тромболитической терапии назначают гепарин и аспирин. Если тромболитии не применяются, назначают аспирин 80-325 мг ежедневно и низкую дозу гепарина (5000 ЕД подкожно каждые 12 ч). За полной дозой гепарина (ЧТВ увеличено вдвое по сравнению с контролем) следуют пероральные антикоагулянты, рекомендуемые больным с тяжелой ЗСН, признаками желудочкового тромба на ЭхоКГ или большой зоной дискинезии при переднем ИМ. Прием оральных антикоагулянтов продолжают от 3 до 5 мес, затем их заменяют аспирином.
9. Ингибиторы АПФ снижают летальность у больных с бессимптомной дисфункцией левого желудочка после ИМ (ФВ < 40%) и должны быть назначены больным со стабильной гемодинамикой, например, каптоприл (6,25 мг внутрь — пробная доза) повышают до 50 мг внутрь 3 раза в день.
Осложнения
Желудочковые аритмии
Часто регистрируются изолированные желудочковые экстрасистолы. Проводят коррекцию провоцирующих факторов (гипоксемия, ацидоз, гипокалиемия, гипер-кальциемия, гипомагниемия, ЗСН, аритмогенные препараты). Для профилактики тяжелой желудочковой аритмии вводят внутривенно лидокаин (см. гл. 77); скорость инфузии должна быть снижена до 1 мг/мин при ЗСН, поражении печени, а также у пожилых больных (70 лет).
Прямые показания к введению лидокаина: 1) более 5 изолированных желудочковых экстрасистол в 1 мин, 2) групповые желудочковые экстрасистолы с периодами желудочковой тахикардии, 3) экстрасистолы «R на Т». Если лидокаин не подавил желудочковую эктопию, добавляют внутривенно прокаинамид, р-блокатор или бретилиум (см. гл. 77). При желудочковой тахикардии с гемодинамической нестабильностью немедленно проводят ЭИТ (см. гл. 77).
Фибрилляция желудочков
Требует немедленной дефибрилляции (200-400 Дж). При ее неэффективности применяют стандартную методику реанимации (см. гл. 27).
Желудочковые аритмии, появляющиеся через несколько дней или недель после ИМ, часто отражают недостаточность насосной функции сердца, для определения которой необходимо инвазивное электрофизиологическое исследование.
Ускоренный идиовентрикулярный ритм
Широкий комплекс QRS, регулярный ритм, обычно начинается с частоты 60-ЮО уд./мин; при гипотензии назначают внутривенно атропин 0,6 мг.
Синусовая тахикардия может быть результатом ЗСН, гипоксемии, боли, лихо-Радки, перикардита, гиповолемии, влияния медикаментов. Если причина синусовой тахикардии не определена, применяют р-блокаторы (см. табл. 76-1). При персисти-Рующей синусовой тахикардии (> 120) используют катетер Свана—Ганца для дифференцирования ЗСН от снижения ОЦК. Другие суправентрикулярные аритмии
(пароксизмальная,, суправентрикулярнаятахикардия, ч-реяетаниейредсердий и фиб-рилляция) часто ведут к вторичной ЗСН; при которой показано назначение дигок-сина. При отсутствии ЗСН применяют верапамил или пропранолол (см. гл. 77). В случае нестабильности гемодинамики проводят ЭИТ.
Брадиаритмии и AV-блокада (см. гл. 77)
ИМ нижней стенки обычно сопровождается ваготонией или ишемией AV-узла. При гемодинамических осложнениях (ЗСН, артериальная гипотензия, критические желудочковые аритмии) назначают атропин 0,5 мг внутривенно каждые 5 мин (до 2 мг). При неэффективности используют временный водитель ритма. Рекомендуется избегать назначения изопротеренола.
При переднем ИМ дефекты AV-проведения обычно отражают интенсивный некроз тканей. Временный водитель ритма применяют в следующих случаях: 1) полная блокада сердца, 2) блокада типа Мобитц II (см. гл. 77), 3) новая бифасцикуляр-ная блокада (БЛН ПГ, БПН ПГ+ левый передний полублок, БПН ПГ + левый задний полублок), 4) любая брадиаритмия сочетается с артериальной гипотензией или ЗСН. Если не применен временный водитель ритма, в распоряжении врача остается надежная наружная временная кардиостимуляция.
Застойная сердечная недостаточность
Застойная сердечная недостаточность (ЗСН) может быть результатом систолической насосной дисфункции, увеличения диастолической ригидности левого желудочка и (или) острых механических осложнений.
Симптомы: одышка, ортопноэ, тахикардия.
Обследование. Набухание яремных вен, ритм галопа (III и IV тоны сердца), хрипы в легких; систолический шум при развитии острой митральной регургитации или
дмжп.
Терапия (см. гл. 29 и 75). Первоначально вводят диуретики (начинают с фуро-семида 10-20 мг внутривенно), дают ингаляции кислорода, применяют вазодила-таторы, особенно нитраты [внутрь, местно или внутривенно — см. гл. 75, при отсутствии артериальной гипотензии (систолическое АД <100 мм рт. ст.)]; дигиталис при ОИМ малоэффективен, если нет суправентрикулярных аритмий. Лучше всего применять диуретики, вазодилататоры и инотропные препараты, руководствуясь показателями инвазивного гемодинамического мониторирования (катетера легочной артерии Свана—Ганца, артериальный доступ), особенно при артериальной гипотензии (табл. 81-1 и 81-3 и рис. 81-2).
При ОИМ оптимальное давление заклинивания легочных капилляров (ДЗЛК) составляет 15-20 мм рт. ст.; при отсутствии артериальной гипотензии, ДЗЛК 20 мм рт. ст. поддается лечению диурегиками и вазодилататорами [внутривенно нитроглицерин (начинать с 10 мкг/мин) или нитропруссид (начинать с 0,5 мкг/кг/мин)] и титровать до оптимизации АД, ДЗЛК и общего периферического сопротивления (ОПС).
ОПС=((среднее АД)-(среднее давление в правом предсердии))/минутный объем*80
Таблица 81-1 Показания к применению катетера Свана—Ганца при ОИМ
1. Средней тяжести или тяжелая ЗСН.
2. Артериальная гипотензия, не реагирующая на коррекцию ОЦК.
3. Необъяснимые синусовая тахикардия или тахипноэ.
4. Подозрение на острую митральную регургитацию или разрыв межжелудочковой пере-городки.
5. Необходимость внутривенного введения вазодилататоров.
Таблица 81-2 Внутривенные вазодилататоры и инотропные лекарства, применяемые при ОИМ
|
Препарат
|
Пределы дозировки
|
Примечания
|
|
Нитроглицерин
|
10 мкг/мин-10 мкг/кг/мин
|
Может улучшить коронарный кроваток в ишемизированном миокарде
|
|
Нитропруссид
|
0,5-10 мкг/кг/мин
|
Более сильный вазодилататор, но улучшает коронарный кровоток меньше, чем нитроглицерин. При введении более 24 ч, при почечной недостаточности — наблюдать за токсичностью тиоцианатов (ухудшение зрения, шум в ушах, делирий)
|
|
Добутамин
|
2-20 мкг/кг/мин
|
Повышает УО, снижает ДЗЛК, не повышает АД
|
|
Допамин
|
2-10 мкг/кг/мин (иногда выше)
|
Эффективнее добутамина у больных с артериальной гипотензией. Гемодинамический эффект определяется дозой (мкг/кг/мин): < 5 повышает почечный кровоток, 2,5-10 — положительный инотропный, > 10 — вазоконстрикция
|
|
Ампринон
|
0,75 мг/кг болюс, затем 5-15 мкг/кг/мин
|
Положительный инотропный и вазодилатирующий. Можно комбинировать с допамином или добутамином. Может вызвать тромбоцитопению
|
Таблица 81-3 Гемодинамические осложнения ОИМ
|
Состояние
|
Сердечный индекс
|
ДЗЛК*
|
Систолическое АД (мм рт. ст.)
|
Лечение
|
|
Неосложненное Олигемия
|
>2,5 <2,5
|
<18 <15
|
>100 <100
|
Болюсы с изотоническим раствором натрия хлорида. При нижнем ИМ рассмотреть возможность инфаркта правого желудочка (особенно если давление в правом предсердии > 10 мм рт. ст.)
|
|
Перегрузка объемом
|
[>2,5
|
>20
|
>100
|
Диуретик (фуросемид 1 0-20 мг внутривенно). Нитроглицерин: паста или внутривенно (табл. 81-2)
|
|
Левожелудочковая недостаточность
|
<2,5
|
>20
|
>100
|
Диуретик (фуросемид 10-20 мг внутривенно), внутривенно нитроглицерин или (при АГ) натрия нитропруссид
|
|
Тяжелая левожелудочковая недостаточность
|
<2,5
|
>20
|
<100
|
АД > 90: внутривенно добутамин + нитроглицерин (при АГ — внутривенно натрия нитропруссид). При АД <90: внутривенно допамин. При отеке легкого форсируют диурез, вводя внутривенно фуросемид; осторожность при гипотензии. При появлении нового систолического шума исключают ДМЖП или митральную регургитацию
|
|
Кардиогенный шок
|
<1,8
|
>20
|
< 90 с олигурией и спутанностью сознания
|
Внутривенно допамин. Интрааортальный баллонный насос. Коронарная ангиопластика может спасти жизнь
|
* Давление заклинивания легочных капилляров (ДЗЛК).
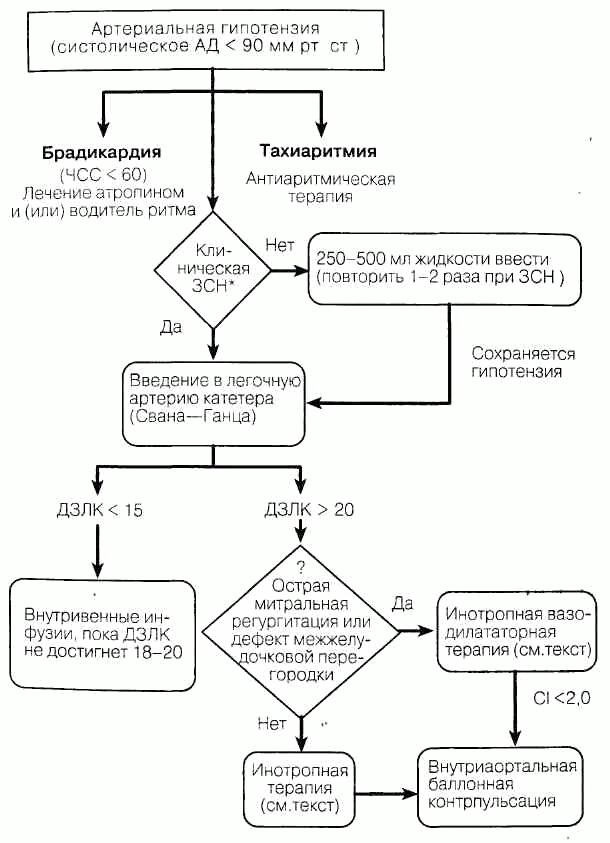
Рис. 81-2. Лечение гипотензии у больных с острым инфарктом миокарда.
*ЗСН, проявляющаяся хрипами в легких, набуханием яремных вен.
ОПС в норме - 900-1350 дин х с/см5. Если ДЗЛК>20 мм рт. ст. и у больного артериальная гипотензия (табл. 81-3 и рис. 81-2), исключают ДМЖП или острую митральную регургитацию и добавляют добутамин (начиная с 1-2 мкг/кг/мин), повышая дозу до максимума: 10 мкг/кг/мин; остерегаются тахикардии и вентрику-лярной эктопии, вызванной препаратом.
Если парентеральная терапия вазодилататорами снижает проявления ЗСН, назначают ингибиторы АПФ внутрь (каптоприл, эналаприл или лизиноприл — см. гл. 76) или комбинацию нитратов с гидралазином (см. гл.75).
Кардиогенный ииж
Тяжелая левожелудочковая недостаточность с артериальной гипотензией (АД<80 мм рт. ст.) и повышением ДЗЛК (>20 мм рт. ст), сопровождаемая олигу-рией (<20 мл/ч), периферической вазоконстрикцией, снижением чувствительности и метаболическим ацидозом.
Лечение (см. гл. 28). Важно наладить внутриартериальное мониторирование давления с помощью катетера Свана—Ганца; цель — довести ДЗЛК до 18-20 мм рт. ст. путем нормализации ОЦК (диуретиками или инфузионно). Внутри-аортальная баллонная контрапульсация применяется для поддержания АД и снижения ДЗЛК Дают кислород в высокой концентрации через маску; при отеке легких рекомендуют интубацию трахеи и ИВЛ.
Врач должен обнаружить и быстро купировать острые механические осложнения (см. ниже).
Если кардиогенный шок возник в течение 4 ч после первых симптомов ИМ, острая реперфузия [тромболитическая терапия и (или) чрескожная коронарная ангиопластика (ЧКА)] может существенно улучшить функцию левого желудочка.
Артериальная гипотензия возникает при ИМ правого желудочка, который необходимо исключить при вовлечении в зону инфаркта нижней или задней стенки, когда преобладают набухание яремных вен и повышение давления в правых отделах сердца (хрипов обычно нет, а ДЗЛК может быть нормальным); в правосторонних отведениях ЭКГ регистрируется подъем ST. ЭхоКГ может подтвердить диагноз.
Лечение заключается в регулировании ОЦК инфузионной терапией при контроле за ДЗЛК и АД. Врач должен иметь в виду и некардиальные причины артериальной гипотензии (см. рис. 81-2): гиповолемию, аритмию или сепсис.
Острые механические осложнения
Разрыв межжелудочковой перегородки и острая митральная регургитация возникают вследствие ишемии или инфаркта капиллярных мышц, развивающихся в течение первой недели от начала ИМ и характеризующихся внезапным развитием ЗСН и появлением систолического шума. Допплер-эхокардиография может верифицировать эти осложнения. При регистрация ДЗЛК отмечаются большие V-вол-ны, но кислородный «подъем» при прохождении катетера из правого предсердия в правый желудочек — признак разрыва перегородки. Острая медицинская помощь в этих условиях включает назначение вазодилататоров (нитропруссид внутривенно, начиная с 10 мкг/мин и повышая дозу до достижения систолического АД=100 мм рт. ст.); может потребоваться внутриаортальный баллонный насос для поддержания сердечного выброса. Хирургическую коррекцию откладывают на 4-6 нед после ОИМ при стабильном состоянии больного, при нестабильном — оперативное вмешательство должно быть незамедлительным. Острый разрыв свободной стенки желудочка сопровождается внезапным падением АД, пульса и потерей сознания, в то время, как на ЭКГ регистрируется синусовый ритм; прогноз определяется немедленным оперативным вмешательством, но процент летальных исходов остается высоким.
Перикардит
Характерны плевральная боль, связанная с изменением положения тела и шум трения перикарда (см. гл. 83); типичны предсердные аритмии. Эти проявления, уменьшающиеся при приеме аспирина (650 мг внутрь 4 раза в день), врач должен отличать от повторных приступов стенокардии. При подозрении на перикардит отменяют антикоагулянты во избежание развития тампонады сердца.
Аневризма желудочка
Местное выбухание стенки левого желудочка в инфарцированной зоне миокарда. Истинные аневризмы содержат рубцовую ткань и не подвергаются разрыву. Однако осложнения включают ЗСН, желудочковые аритмии и тромбоз. Обычно на ЭКГ сохраняется повышение сегмента STсвыше 2 нед после начала ИМ; диагноз аневризмы подтверждается с помощью ЭхоКГ и левой вентрикулографии. Наличие тромба в аневризме или большие размеры аневризмы при переднем ИМ оправдывают назначение варфарина внутрь на 3-6 мес.
Напротив, псевдоаневризма — форма кардиального разрыва, сдерживаемая локальной зоной перикарда и сформировавшимся тромбом; имеется прямое сообщение с полостью левого желудочка; для предотвращения разрыва необходимо хирургическое вмешательство.
Периодически повторяющиеся приступы стенокардии
При появлении в первые 2 нед после ОИМ обычно сопровождаются преходящими изменениями ST-T, что служит признаком высокой готовности к рецидиву ИМ; после коронарной артериографии проводят чрескожную катетерную ангиопла-стику или шунтирование коронарной артерии.
Синдром Дресслера
Включает: лихорадку, плевральную боль, выпот в полость перикарда и может развиться спустя 2-6 нед после ОИМ; боли и картина ЭКГ такие же, как при перикардите (см. гл. 83); симптомы поддаются лечению аспирином и другими НПВС. Применение глюкокортикоидов уместно у больных с сильной рефрактерной к аналь-гетикам болью (преднизон 1 мг/кг внутрь ежедневно).
Вторичная профилактика
Субмаксимальный нагрузочный тест должен быть выполнен перед выпиской больного из стационара или вскоре после нее. Положительный тест (см. гл. 82) предполагает необходимость катетеризации сердца для определения риска рецидива инфаркта миокарда. р-Блокаторы (тимолол 10 мг 2 раза в день, метипролол 25-100 мг 2 раза в день) назначают обычно в первые 7-14 дней после начала ОИМ (см. табл. 76-1) при отсутствии противопоказаний (астма, ЗСН, брадикардия, «хрупкий» диабет). Дилтиазем (см. гл. 76) может ограничить размеры инфаркта (впоследствии ИМ без зубца Q), если не нарушена функция левого желудочка. Аспирин (80-325 мг в день) назначают для уменьшения риска рецидива ИМ, если нет противопоказаний (обострение язвенной болезни, аллергии). Если фракция выброса левого желудочка < 40%, к лечению добавляют ингибитор АПФ (каптоприл 6,25 мг внутрь 3 раза в день, дозу повышают до 50 мг внутрь 3 раза в день).
Следует поощрять устранение факторов кардиального риска: прекращение курения, контроль АГ, диабета и липидов сыворотки (см. гл. 158) и нарастающую дозированную нагрузку.