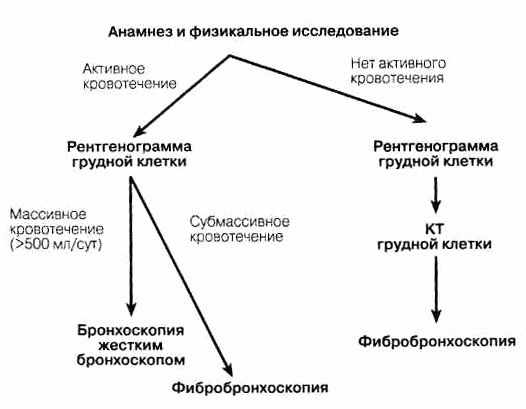
Кашель и кровохарканьеКашель Возникает в результате раздражения соответствующих рецепторов воспалительными, механическими, химическими и температурными факторами. Этиология Воспалительная в виде отека и гиперемии дыхательных путей и альвеол при ларингите, трахеите, бронхиолите, пневмонии и абсцессе легких. Подход к больному Диагноз. При опросе выясняют: 1) длительность или хронический характер процесса; 2) наличие лихорадки и хрипов; 3) количество и характер мокроты; 4) временные и сезонные характеристики; 5) факторы риска основного патологического состояния; 6) перенесенные заболевания. Непродолжительность заболевания в сочетании с лихорадкой предполагает вирусную или бактериальную инфекцию. Стекание слизи по задней стенке глотки — обычная причина хронического кашля. Изменение характера мокроты, ее цвета или объема отделяемого у курильщика с «кашлем курильщика» требует изучения. Профессионально неблагоприятные факторы в анамнезе характерны для профессиональной астмы или интерстициального поражения легких. Указания на повторные пневмонии подозрительны на бронхоэктазы, особенно в сочетании с обильной мокротой, тем более гнойной. Изменение характера хронического кашля при курении сигарет позволяет заподозрить бронхогенный рак легкого. Физикальное исследование должно включать оценку состояния верхних и нижних дыхательных путей и паренхимы легких. Наличие стридора предполагает обструкцию верхних дыхательных путей; свистящие хрипы — признак бронхоспазма как возможной причины кашля. Среднепузырчатые влажные хрипы на вдохе свидетельствуют о поражении воздухопроводящих путей (хронический бронхит); грубые среднепузырчатые влажные хрипы на вдохе подозрительны на интерстициаль-ный фиброз и сердечную недостаточность. На рентгенограмме грудной клетки могут быть обнаружены опухоль, инфекция, поражение интерстициальной ткани или прикорневой лимфаденит, характерный для саркоидоза. Исследование функции внешнего дыхания позволяет выявить обструкцию или рестрикцию. Исследование мокроты может обнаружить злокачественный рост или инфекцию. Осложнения 1) Обморок в результате прогрессирующего уменьшения венозного притока; 2) разрыв эмфизематозных булл с образованием пневмоторакса; 3) перелом ребра может произойти у здорового в остальном субъекта. Лечение. Если возможно, устранение кашля требует лечения основного патологического состояния. Если причина кашля неизвестна, раздражающий сухой кашель можно подавить с помощью наркотического противокашлевого средства (кодеин 15-30 мг до 4 раз в сутки) или ненаркотических средств (декстрометорфан 15 мг 4 раза в сутки). Продуктивный кашель со значительным количеством отделяемой мокроты полностью подавлять не следует. Улучшение качеств мокроты можно получить с помощью адекватной гидратации, отхаркивающих средств и увлажнения вдыхаемого воздуха с помощью ультразвуковых распылителей. Йодированный глицерин (30 мг 4 раза в сутки) может быть особенно полезен при астме или хроническом бронхите. Гуанфензин (100 мг 3 раза в сутки) может иметь успех при остром или хроническим бронхите. Кровохарканье Включает и мокроту с прожилками крови, и откашливание больших количеств крови. ЭТИОЛОГИЯ (табл. 15-1) Основные причины — бронхит и бронхоэктатическая болезнь. Причиной может быть и опухоль, особенно у курильщиков и если кровохарканье носит постоянный характер. При метастазировании в легкие кровохарканье отмечается редко. Другими причинами могут быть ТЭЛА, инфекция, ЗСН. От 5 до 15 % случаев причинь: кровохарканья остаются неясными. Подход к больному Диагноз (рис. 15-1). Важно установить, что кровь поступает из дыхательны) путей. В этих случаях она часто пенистая, появлению крови предшествуют покалы вание в горле, потребность в кашле. Анамнез позволяет уточнить диагноз: хроничес кое кровохарканье у молодой женщины без симптомов другого заболевания дав' право заподозрить аденому бронха; рецидивирующее кровохарканье у больных хроническим выделением гнойной мокроты свидетельствует о наличии бронхоэк тазов; кровохарканье, похудание и анорексия у курильщика подозрительны на кар Одному; кровохарканье с острой плевритной болью позволяет заподозрить инфарк: Физикальное исследование также помогает диагностике: шум трения плевры пс зволяет предположить ТЭЛА или другое заболевание, связанное с поражение! плевры (абсцесс легкого, кокцидиомикоз с полостью, васкулит); диастолически шум подозрителен на наличие митрального стеноза; локализованные хрипы позвс ляют думать о бронхогенном раке. Первоначальное обследование включает рентп нологическое исследование грудной клетки. Нормальная рентгенограмма не исключает наличия опухоли или бронхоэктазов как источника кровотечения. Рис. 15-1. Диагностический подход к кровохарканью.
На рентгенограмме грудной клетки может быть выявлен уровень жидкости, подозрительный яа абсцесс или ателектаз, расположенный дистально карциномы, обтурирующей бронх. Многим больным показано последовательное проведение КТ грудной клетки, а затем и бронхоскопии. Исследование жестким бронхоскопом особенно ценно при массивном кровотечении или поражении проксимального участка дыхательных путей, когда планируется интубация трахеи; большинству больных показано исследование фибробронхоскопом. Лечение. Основа лечения — постельный режим и противокашлевые средства — опиаты (кодеин 15—30 мг; гидрокодон 5 мг каждые 4—6 ч). Больным с массивным кровохарканьем (>600 мл/сут) и с дыхательной недостаточностью в результате аспирации крови показана аспирация и подготовка аппаратуры для интубации трахеи, для изоляции кровоточащего участка легкого путем введения катетера с раздуваемым баллончиком. При массивном кровохарканье выбор консервативного или хирургического метода лечения зависит от анатомического расположения источника кровотечения и исходного состояния легочных функций пациента. Центральное расположение источника позволяет применить лазерную коагуляцию. Части больных с выраженным нарушением функции легких показаны катетеризация и эмболиза-ция бронхиальной артерии.
Воспалительные Бронхит Опухолевые Рак легкого: плоскоклеточный, бронхогенный, аденокарцинома Другие ТЭЛА |
- Категория: Все о болезнях » Справочник Харрисона
- Автор: Admin
- Подробнее